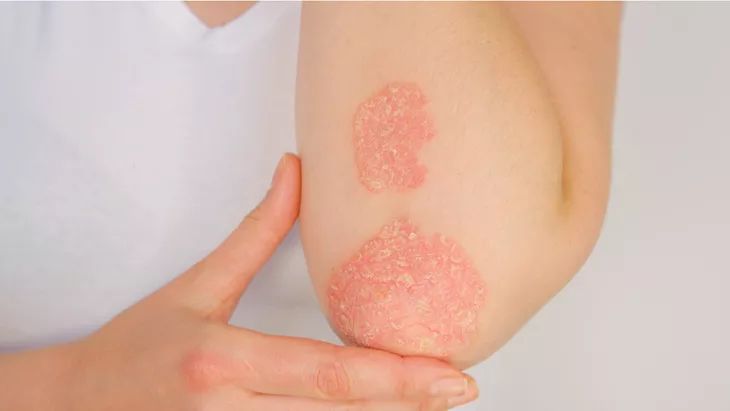
La psoriasis es una enfermedad inflamatoria crónica de la piel, que puede tener componentes hereditarios y tiende a brotar durante períodos de estrés, infección, traumatismos en la piel o cuando se usan ciertos medicamentos. Los síntomas clásicos de la psoriasis son placas rojas palpables, con cubiertas de escamas que se encuentran en zonas como las rodillas, los codos, el abdomen, la espalda baja y el cuero cabelludo.
Al ser una enfermedad que no se cura de manera definitiva, en muchas ocasiones los pacientes no se interesan en buscar una solución y se aíslan de los posibles tratamientos que existen. Pero según estudios, los tratamientos que existen en la actualidad tienen un alto porcentaje de efectividad para detener la expansión de la psoriasis por el cuerpo.
Bajo el marco del “Día Mundial de la Psoriasis”, entrevistamos a la Dra. Patricia Kutscher, especialista en dermatología egresada de la Universidad de la República; además, es docente grado 2 de la Unidad Académica de Dermatología y tiene una diplomatura en Psoriasis realizada en la Universidad de Ciencias Empresariales y Sociales (UCES) de Argentina. Por lo tanto, conoce la enfermedad y lleva adelante los tratamientos que ofrece el país a los pacientes con esta enfermedad.
“Desde el año 2022 me desempeño como encargada de la unidad de fototerapia del Hospital de Clínicas, además, como dermatóloga general veo muchos pacientes con psoriasis”. “Es la principal manifestación cutánea, que al día de hoy se considera una enfermedad sistémica y a nivel de piel se manifiesta con lesiones que son como parches rojos y descamación en varias partes del cuerpo”, detalla la especialista.
Explica que un concepto relevante es aclarar que no es contagiosa y es benigna, “debemos explicarle eso a los que tratan habitualmente con pacientes con psoriasis, por ejemplo a sus familiares”, dice Kutscher, quien hace énfasis en que la enfermedad tiende a ser “crónica con empujes y remisiones”, lo que quiere decir, que tiene periodos donde la enfermedad está mejor o está peor, con o sin tratamiento previo. “Esto funciona de forma cíclica con el pasar del tiempo”. “Una vez que se diagnostica se convierte en una enfermedad psoriásica y no vamos a poder quitarle ese título, pero sí se puede lograr que tenga períodos con una mínima cantidad de lesiones posible para tener una vida normal”, señaló.
“Como dermatóloga veo sobre todo a pacientes que consultan por lo cutáneo, pero la psoriasis puede dar artritis, tanto esa inflamación articular, que se llama artritis psoriásica, como la enfermedad cutánea se consideran estados inflamatorios sistémicos. Esta constituye un factor de riesgo cardiovascular, al igual que lo son la diabetes, la hipertensión y el sobrepeso, entre otros. Es muy importante tener esto presente para el abordaje de estos individuos”, afirmó la especialista.
En cuanto al origen de la psoriasis, se sabe que hay varios factores. Como alteraciones genéticas o “genes predisponentes”, es decir, no es un único gen, sino que son muchos genes en el individuo que pueden predisponer una psoriasis, y esto es algo que sí se hereda. “Pero se requiere un segundo desencadenante, que puede ser infeccioso o emocional, como el estrés, lesiones, el consumo de sustancias, entre otros, lo que lo hace genéticamente susceptible”, describe la doctora, haciendo referencia a que muchas personas viven con la predisposición genética, pero nunca desarrollan la enfermedad.
En cuanto al procedimiento y el abordaje del paciente una vez que se conoce que porta la enfermedad, la doctora comenta que lo primero es informar a la persona sobre todas las dudas que surjan en el momento pero sin “saturar”. “Sobre todo, dejarle claro que es una enfermedad crónica, que la va a tener para toda la vida, pero se puede controlar y hablar desde la experiencia, con base científica para que se sientan más tranquilos”. “Las siguientes consultas se profundizan más según las necesidades del individuo, pero lo más importante es información y desterrar mitos, hablar de la corrección y del estilo de vida”.
Los tratamientos existentes en Uruguay para la psoriasis
Los tratamientos para la psoriasis deben tener un abordaje “holístico” en el paciente, ya que es importante que no solo se realice el tratamiento para la piel, sino también se debe tratar lo emocional y varios aspectos más de su vida.
En cuanto a la medicación existen varias etapas. “Con lesiones pequeñas podemos optar por el tratamiento tópico, que es el tratamiento en crema. Utilizando antiinflamatorias como corticoides, hidratantes o humectantes, que ayudan mucho a disminuir la cantidad de corticoides que va a necesitar el paciente a lo largo de su vida”, informa la doctora Patricia Kutscher. Resaltando que se ha demostrado que el uso de limpiadores y cremas adecuadas ayudan al paciente a través de los años.
Cuando los tratamientos tópicos no son suficientes para controlar la enfermedad, se avanza a la segunda etapa de tratamiento, que es la fototerapia. “Implica darle a la piel luz artificial del tipo ultravioleta, la más usada es ultravioleta B de banda estrecha. Eso genera un efecto antiinflamatorio en la piel, en lugares controlados supervisados por un médico, a dosis estipuladas según los protocolos para psoriasis”, explicó y comparó el proceso con las “mejoras” que ven en la piel las personas con psoriasis durante el verano.
En la siguiente etapa, solo de ser necesario y si hay compromiso articular, la doctora resaltó que existen los fármacos sistémicos. “Estos son medicamentos que se dan vía oral o inyectable. Ahí tenemos dos grandes grupos de fármacos, los sistémicos convencionales que son inmunosupresores o inmunomoduladores, estos son los más comunes”.
“Luego existen los fármacos biológicos; en el caso de Uruguay, hay un medicamento que el paciente no paga, ya que tiene cobertura del Fondo Nacional de Recursos (FNR). El fármaco se llama Adalimumab, que ataca una molécula que se llama TNF-α (alfa)”, informó.
“Esa molécula es muy importante en la cascada inflamatoria que se da en los pacientes con psoriasis y al inhibir esta molécula se logran muy buenos resultados tanto a nivel de la piel como en las articulaciones. Para un paciente, acceder a este fármaco requiere cumplir con ciertos requisitos indispensables, como no tener contraindicaciones, tener la severidad suficiente, entre otros”, dijo la especialista.
La dermatóloga afirma que tiene la “ilusión” de que se agreguen otros fármacos de alto costo al FNR (ya aprobados en Uruguay), porque tienen muy buenos resultados. “Una vez que aplicamos todos los procesos anteriores y no están haciendo efecto, uno necesita acceder a algo más. Y existen otras opciones disponibles en este momento, pero las debe pagar la persona, el prestador de salud o gestionar el recurso de amparo”, recalcó.
Para finalizar, en cuanto a lo psicológico, está estudiado que los pacientes con psoriasis tienen mayores probabilidades de sufrir patologías de la esfera psiquiátrica, como por ejemplo ansiedad y trastornos depresivos, entre otras. A lo largo de sus años, estos pacientes van acumulando eventos que afectan su calidad de vida.
“No es raro ver en estas personas consumo de psicofármacos, muchas veces hay infradiagnóstico de estas patologías, entonces tampoco saben que es más común en ellos estar deprimidos y estar más ansiosos. Nosotros como dermatólogos tenemos que estar muy alertas, y si bien no somos los especialistas en la materia, si la persona nos genera preocupación, debemos derivarlo correctamente al colega que sabe diagnosticar este tipo de patologías”, cerró.